Hemolitikus betegsége az újszülött (HDN) kezelés hatására
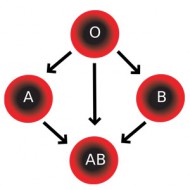
Így 50% -a az immunrendszer konfliktus nem lesz meg, ha az apa hordozza a recesszív tulajdonság Rh faktor.
Szóval, lehet, hogy egy egyszerű és nyilvánvaló következtetés alapvetően rosszul ítéli, hogy az immunológiai inkompatibilitás szükségszerűen az Rh-negatív anya Rh-pozitív apa. Ez az „expozíció” a második mítosz okainak hemolitikus betegsége a magzat.
Továbbá, még ha a gyermek még mindig pozitív rhesus helye, ez nem jelenti azt, hogy az elkerülhetetlen fejlesztése HDN. Ne feledkezzünk meg a védő tulajdonságait a méhen belüli-placentán. Fiziológiás terhesség alatt a méhlepény szinte nem múlik antitestek az anya és gyermeke. A bizonyíték az a tény, hogy a hemolitikus betegség a magzat fertőződhet csak minden 20. Rh-negatív nő.
A prognózis a nők kombinációjával negatív Rh és az első csoport a vér
Ismerkedés a helye vére, egy nő egy hasonló csoport kombinációjának és rhesus pánik. De mennyire indokoltak ezek a félelmek?
Első pillantásra úgy tűnhet, hogy a kombináció „rossz” létrehoz egy nagy a kockázata a HDN. Azonban a hétköznapi logika nem működik itt. Ennek az ellenkezője igaz: a E tényezők kombinációja, furcsa módon, javítja a prognózist. És ez a magyarázat. A vérben a nők első vércsoport már antitestek, amelyek felismerik az idegen fehérje a vörösvértestek a másik csoport. Tehát természetéből adódik, ezeket az antitesteket hívják agglutinineket alfa- és béta, ezek mind képviselői az első csoport. Érintkezve és kis mennyiségű vörös vérsejtek a magzat az anya véráramába, lebontják a meglévő agglutinineket. Így antitestek Rh faktor rendszer egyszerűen nincs ideje alkotnak, mert előre agglutinineket.
A nők egy első és egy kis negatív Rh szembeni antitest-titer az Rh rendszer, ezért hemolitikus betegség alakul sokkal ritkábban.
Milyen nők vannak veszélyben?
Nem fogjuk megismételni, hogy a negatív Rh vércsoport vagy az első - ez annak a veszélye. Azt azonban fontos tudni, hogy léteznek más hajlamosító tényezők:
1. vérátömlesztés egy Rh-negatív nő az élet
Ez különösen igaz azokra a transzfúzió utáni voltak a különböző allergiás reakciókat. Gyakran előfordul, hogy az ítélet megtalálható a szakirodalomban, hogy a kockázat éppen azok a nők, akik öntött vér kivételével Rh faktor. De vajon lehetséges a mi időnkben? Gyakorlatilag kiküszöböli ezt a lehetőséget, mert a rhesus helye van jelölve különböző szakaszaiban:
- Során vér gyűjtése a donor;
- Abban transzfúziós állomás;
- Laboratórium a kórházba, ahol vérátömlesztés végzik;
- Transzfúziológia orvos tölti háromszor a vérminta donor és a recipiens kompatibilitását (személy, aki ellen a transzfúzió).
Felmerül a kérdés: akkor hogyan nő szenzibilizáló (fokozott érzékenység és az antitestek jelenlétét a) az Rh-pozitív vörösvérsejtek?
A válasz-t csak a közelmúltban, hogy a tudósok felfedezték, hogy van egy csoport az úgynevezett „veszélyes donorok”, vannak jelen a vérben vörösvértestek gyenge Rh pozitív antigén. Ez az oka annak, hogy a csoport által meghatározott laboratóriumok Rh negatív. Azonban egy ilyen vérátömlesztés a címzett fejlődni kezd specifikus antitestek kis térfogatú, de még számuk elegendő annak biztosítására, hogy az immunrendszer „emlékszik” az antigént. Ezért a nők hasonló a helyzet, akkor is, ha az első terhesség lehet az immunrendszer közötti konfliktus a testét, és a baba.
2. Re-terhesség
Úgy tartják, hogy az első terhesség során, a kockázat az immunrendszer konfliktus minimális. A második és az azt követő terhességek már folytassa antitestek képződését és immunológiai inkompatibilitás. És ez igaz. De sokan elfelejtik, hogy az első terhesség kell tekinteni tény, a fejlődés a petesejt az anya teste előtt határidőt.
Ezért a nők vannak kitéve, akik:
- Spontán abortusz;
- Nem fogadott abortusz;
- A gyógyszeres kezelés, sebészeti abortuszt, vákuumos leszívással a petesejt;
- Méhen kívüli terhesség (petevezeték, petefészek, hasi).
Ezen túlmenően, a magas kockázatú és primigravida a következő betegségek gyógyítására:
- Különítmény chorion placenta alatt ez a terhesség;
- Formation pozadiplatsentarnoy zúzódás;
- Vérzés alacsony placenta previa;
- A nők, akik használják invazív diagnosztikai módszerek (szúrja a membránokat kerítés magzatvíz, köldökzsinór-vérből származó mintákat magzati chorion biopszia helyén, placenta része vizsgálat után 16 gesztációs hét).
Nyilvánvaló, hogy az első terhesség nem feltétlenül jelenti, hogy nincsenek komplikációk és fejlesztése az immunrendszer konfliktus. Ez a tény eloszlatja azt a mítoszt, hogy a potenciálisan veszélyes, csak a második és a későbbi terhességek.
Mi a különbség a hemolitikus betegség a magzat és az újszülött?
Alapvető különbségek ezen fogalmakat is. Csak hemolitikus betegség a magzat méhen belüli történik. HDN az áramlás a kóros folyamat a szülés után. Így a különbséget csak a tartózkodási feltételeinek a baba: a méhben vagy a szülés után.
Hogy a betegség?

Van egy osztályozási jól tükrözi az alapvető formáit hemolitikus betegség:
1. A vérszegénységet - fő tünet az, hogy csökkenjen az a magzati hemoglobin, amely kapcsolatban van a megsemmisítése eritrociták (hemolízis) a szervezetben a baba. Az ilyen gyermek az összes vérszegénység tüneteit:
- Fehérsége és száraz bőr;
- gyengeség;
- Gyors légzés és a szívverés;
- Még egy kis testmozgás (sírás, a cselekmény szopás tej) is okozhat légszomjat;
- A máj és a lép kibővült.

pusztulása vörösvérsejt antitestek
2. ödémás forma. Az uralkodó tünet - a jelenléte ödéma. A megkülönböztető jellemzője a lerakódását túlzott mennyiségű folyadék minden szövetben:
- A bőr alatti szövet;
- A mellkasi és hasi üreg;
- A szívburok;
- A méhlepény (a születés előtti időszakot)
- Az is lehetséges, vérzéses kiütések a bőrön;
- Néha jelen véralvadási problémák funkció;
- Gyermek sápadt, kedvetlen, gyenge.
3. A sárgaságban forma jellemző magas bilirubin. van, amelyet a megsemmisítése vörösvértestek. Ebben a betegségben a toxikus lézió az összes szervben és szövetben:

- A legsúlyosabb az egyik a lerakódása bilirubin a májban és az agyban a magzat. Ez az állapot az úgynevezett „kernicterus”;
- Jellegzetes sárgás festés a bőr és a szem ínhártya, ami annak az eredménye, hemolitikus sárgaság;
- Ez a leggyakoribb formája (90%);
- Lehetséges diabetes kialakulása hasnyálmirigy elváltozások.
4. Kombinált (legnehezebb) - jelenti a kombináció minden korábbi tüneteit. Ez az oka, hogy az ilyen típusú hemolitikus betegség a legnagyobb arányban a halandóság.
Hogyan állapítható meg, a betegség súlyossága?
Annak érdekében, hogy megfelelően értékelje a feltétele a gyermek, és ami a legfontosabb -, hogy jelöljön ki egy hatékony kezelés szükséges használjon megbízható értékelésére szolgáló kritériumok súlyossági fokát.
diagnosztikai módszerek
Már a terhesség alatt meg nem csak a betegség jelenlétét, de még a súlyossági fokát.

A leggyakoribb módszer:
1. meghatározása titer rhesus vagy csoport antitestek. Úgy véljük, hogy a titer 1: 2 vagy 1: 4 nem veszélyes. De ez a megközelítés nem igazolható minden helyzetben. Van egy másik mítosz, hogy „minél nagyobb a titer, annál rosszabb a prognózis.”
Nem minden esetben tükrözi a valós antitest titer a betegség súlyosságát. Más szóval, ez a szám nagyon relatív. Tehát, hogy értékelje a feltétele a magzat kell igazodnia számos kutatási módszereket.
2. Ultrahang diagnosztika egy nagyon informatív módszer. A legjellemzőbb tünetei:
- Növelése a méhlepény;
- A folyadék jelenléte szövetekben: cellulóz, mellkas, has, lágyrész duzzanat magzati fej;
- Fokozott a vér áramlását a méh artériák, az agyi erek;
- A jelenléte szemcsés anyag a magzatvízben;
- Idő előtti öregedését a méhlepényen.
3. Növeli a sűrűsége magzatvíz.
5. Ritka esetekben, tanulmányt köldökvér (szintje határozza meg a hemoglobin és a bilirubin). Ez a módszer a veszélyes korai abortusz és a magzati halált.
6. vannak egyszerűbb diagnosztikai módszerek születése után a gyermek:
- Vérmintákat meghatározására: hemoglobin, bilirubin, vércsoport, Rh faktor.
- Gyermek vizsgálata (amikor expresszálódik súlyos sárgaság és duzzanat).
- Meghatározása az ellenanyagok a vérben a gyermek.
HDN kezelés

Kezdje a betegség kezelésére lehet a terhesség alatt, hogy megakadályozzák a romló állapota a magzat:
- Beadását enterosorbents anya, például „Polisorb”. Ez csökkenti készítmények antitest-titert.
- Csepegtető glükóz- és E-vitamint Ezek az anyagok erősítik a sejtmembrán eritrociták.
- Az injekciók vérzéscsillapító szerek „Dicynonum” ( „etamszilát”). Úgy van szükség annak érdekében véralvadást.
- Súlyos esetekben szükség lehet vérátömlesztésre a méhben a magzatot. Ez az eljárás azonban nagyon veszélyes és tele van káros hatások: magzati elhalás, a koraszülés, és mások.
A kezelési módszerek a gyermek születés után:
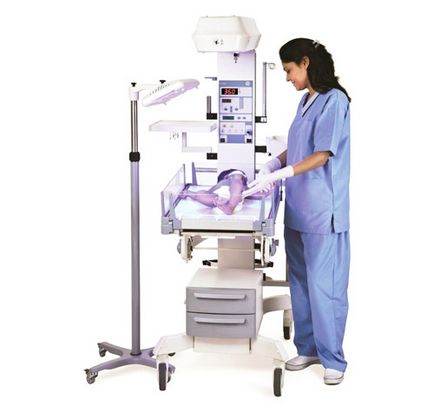
- Fényterápia. Mivel a fény egy adott hullámhosszú (mintegy 460 nm) a szervezetben a gyermek fordul konverziója bilirubin metabolitja, ami nem veszélyes és mérgező, és egy jól kiválasztódik a vesék által. Fontos tudni, hogy a távolság a fényforrásnak a baba testét legyen 50 cm, és kezelni kell a hosszú pálya teljes hossza amelyből az 70 órát. Ez szükséges ahhoz, hogy egy 12 órás szünetet kezelések között fényterápia.
A következő kezelési módszereket alkalmaznak a betegség súlyosabb:
- Vérátömlesztés. Fontos megjegyezni, hogy a vérátömlesztés csak „friss” vért, a betakarítás időpontját, amely nem haladja meg a három napot. Ez az eljárás veszélyes, de lehet menteni az életét a baba.
- Tisztítása a vér hemodialízissel és plazmaferezist eszközök. Ezek a módszerek hozzájárulnak a eltávolítása a mérgező anyagok a vérből (bilirubin, antitest, eritrociták bomlástermékek).
Immunrejekció konfliktus terhesség

Veszélyeztetett nők számára a fejlesztési immunológiai inkompatibilitás kell, hogy kövesse a szabályokat, csak két:
- Lehetőleg ne az abortuszt, szükséges, hogy konzultáljon egy nőgyógyász céljára megfelelő fogamzásgátló módszereket.
- Még ha az első terhesség telt biztonságosan, komplikációk nélkül a születés után, 72 órán belül meg kell adnia Rh immunglobulin ( „KamROU”, „GiperROU” et al.). Befejezése az összes későbbi terhességek kell kísérnie a bevezetése ez a szérum.
Hemolitikus betegsége az újszülött súlyos és nagyon veszélyes betegség. Azonban nem feltétlenül hiszem minden „mítoszok” erről a betegségről, annak ellenére, hogy néhány közülük már mélyen gyökerezik között a legtöbb ember. Az illetékes megközelítés és szigorú tudományos bizonyíték a kulcsa a sikeres terhesség. Ezen kívül szükség van, hogy fordítson kellő figyelmet a megelőzésre, a maximális potenciális problémák elkerülése.
a témával kapcsolatban: